Nebennierenschwäche vs. HPA-Achsen-Dysfunktion: Was steckt wirklich dahinter?
Nebennierenschwäche vs. HPA-Achsen-Dysfunktion: Was steckt wirklich dahinter?
Chronische Erschöpfung, Morgenträgheit, Cortisol-Chaos – ein Begriff macht die Runde. Aber stimmt er überhaupt?
„Adrenal Fatigue" – Mythos oder unterschätzte Realität?
Wenn du dir sagst: Ich bin morgens wie gelähmt, brauche drei Kaffee, schleppe mich durch den Tag – und explodiere abends, obwohl ich todmüde bin – dann hast du vielleicht schon den Begriff Adrenal Fatigue gegoogelt. Und du hast vielleicht genauso schnell gelesen: Das gibt es nicht.
Beide Seiten liegen halb richtig.
Die Wahrheit: Die Nebennieren sind in den allermeisten Fällen nicht kaputt. Was aber real, messbar und klinisch relevant ist: die Dysregulation der HPA-Achse – des zentralen Stress-Regulationssystems deines Körpers. Ein Unterschied, der entscheidend ist – für die Diagnose und für die Therapie.
Die Schulmedizin erkennt nur zwei Extreme an: volle Funktion oder Morbus Addison (Nebenniereninsuffizienz). Alles dazwischen – die graue Zone, in der Millionen chronisch Erschöpfter leben – existiert im ICD-Katalog nicht. Das bedeutet nicht, dass es den Menschen gut geht. Es bedeutet, dass das Diagnosesystem zu grob ist.
Die HPA-Achse: Dein inneres Stressorchester
HPA steht für Hypothalamus – Hypophyse – Nebenniere (englisch: adrenal). Diese drei Strukturen kommunizieren ständig miteinander und regulieren, wann und wie viel Cortisol dein Körper ausschüttet.
Cortisol ist kein Feind. Es ist ein lebensnotwendiges Hormon: es mobilisiert Energie, dämpft Entzündungen, reguliert den Blutdruck und taktet deinen Schlaf-Wach-Rhythmus. Das Problem entsteht, wenn das System aus dem Takt gerät – durch chronischen Stress, Entzündungen oder Schlafmangel.
Wichtig: Bei HPA-Dysfunktion ist die Nebenniere selbst meist intakt. Das Signal, das von oben kommt – aus Hypothalamus und Hypophyse – ist dysreguliert. Der Verstärker ist kaputt, nicht die Lautsprecher.
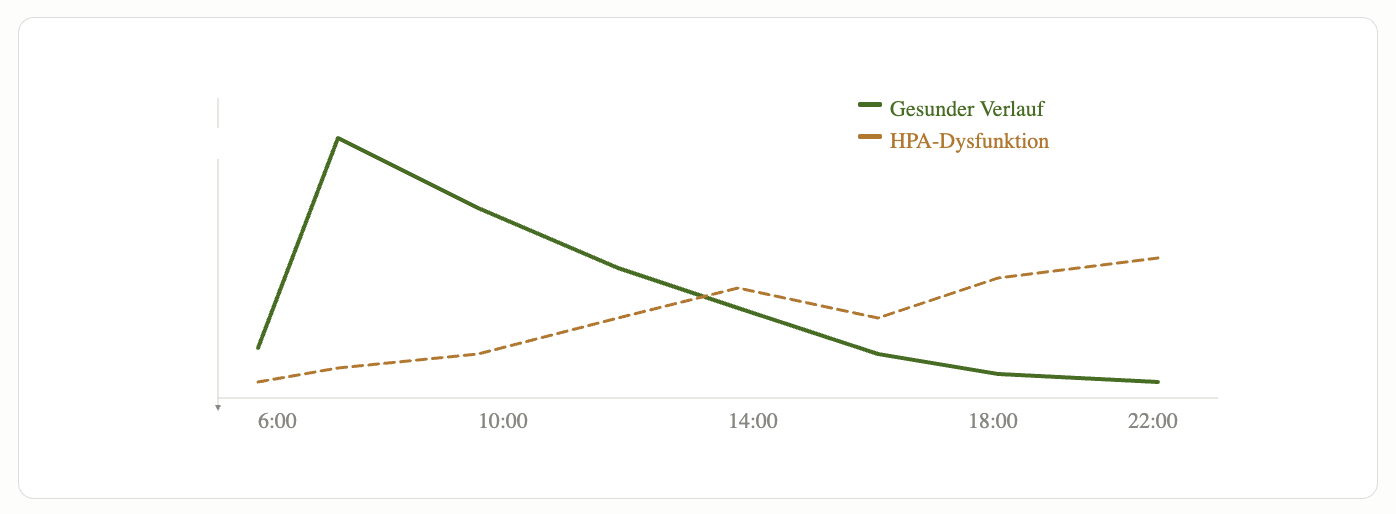
Das Cortisol-Tagesprofil: Wann ist was normal?
Cortisol folgt einem klaren Tagesrhythmus – dem sogenannten CAR (Cortisol Awakening Response). Kurz nach dem Aufwachen steigt der Spiegel steil an – das ist Absicht: Energie für den Start. Im Laufe des Tages fällt er ab. Abends sollte er niedrig sein, damit du schlafen kannst.
Normaler Verlauf:
Die drei Phasen: Alarm, Resistenz, Erschöpfung
Hans Selye beschrieb schon 1936 das Allgemeine Adaptationssyndrom. Es ist altbacken im Namen, aber präzise im Kern.
Phase 1 – Alarm
Cortisol schießt hoch. Adrenalin läuft. Der Körper mobilisiert alles. Kurzfristig funktional – Deadlines, Krisen, Sport.
Phase 2 – Resistenz
Der Stressor bleibt. Der Körper „hält durch". Cortisol ist chronisch erhöht. Immunsystem, Verdauung, Sexualhormone leiden.
Phase 3 – Erschöpfung
Das System kann nicht mehr kompensieren. Cortisol fällt ab. Chronische Fatigue, Entzündungen, emotionale Instabilität.
Die meisten Menschen mit HPA-Dysfunktion pendeln zwischen Phase 2 und 3 – oft jahrelang, ohne es zu wissen. Der Körper kämpft, aber er verliert langsam.

Symptome: Das Muster erkennen
Die Symptomkombination ist charakteristisch – und wird viel zu häufig als „Burnout" oder „Depressivität" abgetan:
Kein einzelnes Symptom reicht für eine Einschätzung. Das Muster im Zeitverlauf – kombiniert mit einem Speichel-Tagesprofil – ist aussagekräftig.
Cortisol zu hoch vs. zu niedrig
Nicht alle HPA-Dysfunktionen sind gleich. Der Spiegel kann chronisch zu hoch oder zu niedrig sein – beide Zustände sind problematisch, aber unterschiedlich zu behandeln.
Cortisol zu hoch
Cortisol zu niedrig
Adaptogene helfen bei dysreguliertem Cortisol – nicht bei einem klassischen Defizit durch Nebenniereninsuffizienz. Wer echte Addison-Symptome hat, gehört zum Endokrinologen.

Ursachen: Warum gerät die HPA-Achse aus dem Gleichgewicht?
Stress ist der offensichtliche Auslöser – aber das greift zu kurz. Die HPA-Achse reagiert auf alle physiologischen Stressoren:
Wer nur an einem Hebel dreht, wird scheitern. HPA-Dysfunktion ist ein Systemproblem – es braucht eine Systemlösung.
Adaptogene: Hilfe aus der Natur
Adaptogene sind Pflanzenstoffe, die – vereinfacht gesagt – den Körper dabei unterstützen, besser mit Stress umzugehen. Sie wirken nicht als direkter Cortisol-Blocker oder -Stimulator, sondern normalisierend auf die HPA-Achse.
Exemplarisch hier drei Vertreter:
Ashwagandha (Withania somnifera)
Reduziert Cortisol-Spitzen, verbessert Schlafqualität, dämpft Angstsymptome. Gut belegt in randomisierten kontrollierten Studien. Eher beruhigend – gut für abends oder bei chronisch hohem Cortisol.
Rhodiola rosea
Verbessert Stresstoleranz und kognitive Leistung bei Erschöpfung. Eher stimulierend – besser morgens nehmen, nicht abends.
Holy Basil (Tulsi)
Antientzündlich, anxiolytisch. Weniger klinische Studienlage, aber traditionell stark genutzt und gut verträglich.
Adaptogene sind kein Ersatz für Lifestyle-Veränderungen. Sie können den Prozess unterstützen – aber wer 6 Stunden schläft, kein Frühstück isst und täglich in Meetings stresst, wird mit Ashwagandha wenig erreichen.
Lifestyleveränderung – immer Pflicht
Das ist der unspektakuläre Teil. Der wichtigste.
Wann ist Hydrocortison sinnvoll? (Selten!)
Vorweg: Hydrocortison ist ein verschreibungspflichtiges Medikament. Die folgende Information dient der Orientierung – keine Selbstmedikation.
In der Schulmedizin ist niedrig dosiertes Hydrocortison (5–15 mg/Tag) nur bei nachgewiesener Nebenniereninsuffizienz (Morbus Addison, sekundäre Insuffizienz nach Kortisontherapie) indiziert.
In der funktionellen Medizin gibt es Diskussionen über einen supportiven Einsatz bei sehr niedrigen Cortisol-Spiegeln – temporär, niedrig dosiert, begleitend. Die Datenlage ist dünn. Das Risiko: Unterdrückung der eigenen HPA-Achsen-Aktivität. Wer zu schnell greift, verlängert das Problem.
Kurzum: Wenn Laborbefunde eine echte Insuffizienz zeigen und Lifestyle-Maßnahmen ausgeschöpft sind – dann kann ein erfahrener Arzt Hydrocortison sinnvoll einsetzen. Als erstes Mittel ist es keine Option.
Links: Auf diesen separaten Seiten findest du genaueres zum Thema Nebenniere und Stress
Termin für ein Erstgespräch oder kostenloses Infogespräch
Chronische Erschöpfung, Morgenträgheit, Cortisol-Chaos – ein Begriff macht die Runde. Aber stimmt er überhaupt?
„Adrenal Fatigue" – Mythos oder unterschätzte Realität?
Wenn du dir sagst: Ich bin morgens wie gelähmt, brauche drei Kaffee, schleppe mich durch den Tag – und explodiere abends, obwohl ich todmüde bin – dann hast du vielleicht schon den Begriff Adrenal Fatigue gegoogelt. Und du hast vielleicht genauso schnell gelesen: Das gibt es nicht.
Beide Seiten liegen halb richtig.
Die Wahrheit: Die Nebennieren sind in den allermeisten Fällen nicht kaputt. Was aber real, messbar und klinisch relevant ist: die Dysregulation der HPA-Achse – des zentralen Stress-Regulationssystems deines Körpers. Ein Unterschied, der entscheidend ist – für die Diagnose und für die Therapie.
Die Schulmedizin erkennt nur zwei Extreme an: volle Funktion oder Morbus Addison (Nebenniereninsuffizienz). Alles dazwischen – die graue Zone, in der Millionen chronisch Erschöpfter leben – existiert im ICD-Katalog nicht. Das bedeutet nicht, dass es den Menschen gut geht. Es bedeutet, dass das Diagnosesystem zu grob ist.
Die HPA-Achse: Dein inneres Stressorchester
HPA steht für Hypothalamus – Hypophyse – Nebenniere (englisch: adrenal). Diese drei Strukturen kommunizieren ständig miteinander und regulieren, wann und wie viel Cortisol dein Körper ausschüttet.
Cortisol ist kein Feind. Es ist ein lebensnotwendiges Hormon: es mobilisiert Energie, dämpft Entzündungen, reguliert den Blutdruck und taktet deinen Schlaf-Wach-Rhythmus. Das Problem entsteht, wenn das System aus dem Takt gerät – durch chronischen Stress, Entzündungen oder Schlafmangel.
Wichtig: Bei HPA-Dysfunktion ist die Nebenniere selbst meist intakt. Das Signal, das von oben kommt – aus Hypothalamus und Hypophyse – ist dysreguliert. Der Verstärker ist kaputt, nicht die Lautsprecher.
Das Cortisol-Tagesprofil: Wann ist was normal?
Cortisol folgt einem klaren Tagesrhythmus – dem sogenannten CAR (Cortisol Awakening Response). Kurz nach dem Aufwachen steigt der Spiegel steil an – das ist Absicht: Energie für den Start. Im Laufe des Tages fällt er ab. Abends sollte er niedrig sein, damit du schlafen kannst.
Normaler Verlauf:
- Morgens (6–8 Uhr): Spitzenwert nach dem Aufwachen
- Vormittag: langsamer Abfall
- Nachmittag: moderates Niveau
- Abends: niedrig, Einschlaf-bereit
- Morgenspitze abgeflacht oder verzögert → bleiernes Aufwachen
- Abendwert erhöht → „Aufgedrehtsein", obwohl man todmüde ist

Die drei Phasen: Alarm, Resistenz, Erschöpfung
Hans Selye beschrieb schon 1936 das Allgemeine Adaptationssyndrom. Es ist altbacken im Namen, aber präzise im Kern.
Phase 1 – Alarm
Cortisol schießt hoch. Adrenalin läuft. Der Körper mobilisiert alles. Kurzfristig funktional – Deadlines, Krisen, Sport.
Phase 2 – Resistenz
Der Stressor bleibt. Der Körper „hält durch". Cortisol ist chronisch erhöht. Immunsystem, Verdauung, Sexualhormone leiden.
Phase 3 – Erschöpfung
Das System kann nicht mehr kompensieren. Cortisol fällt ab. Chronische Fatigue, Entzündungen, emotionale Instabilität.
Die meisten Menschen mit HPA-Dysfunktion pendeln zwischen Phase 2 und 3 – oft jahrelang, ohne es zu wissen. Der Körper kämpft, aber er verliert langsam.

Symptome: Das Muster erkennen
Die Symptomkombination ist charakteristisch – und wird viel zu häufig als „Burnout" oder „Depressivität" abgetan:
- Morgens nicht aufwachsen können
- Koffein-Abhängigkeit
- Nachmittagstief (14–16 Uhr)
- Abends aufgedreht trotz Erschöpfung
- Salzhunger
- Hypoglykämie-Symptome (Zittern, Reizbarkeit bei Hunger)
- Schlechte Stresstoleranz
- Häufige Infekte
- Brain Fog
- Libidoverlust
Kein einzelnes Symptom reicht für eine Einschätzung. Das Muster im Zeitverlauf – kombiniert mit einem Speichel-Tagesprofil – ist aussagekräftig.
Cortisol zu hoch vs. zu niedrig
Nicht alle HPA-Dysfunktionen sind gleich. Der Spiegel kann chronisch zu hoch oder zu niedrig sein – beide Zustände sind problematisch, aber unterschiedlich zu behandeln.
Cortisol zu hoch
- Gewichtszunahme (besonders Bauchbereich)
- Schlafstörungen
- Angstzustände
- Erhöhter Blutdruck
- Immunsuppression
- Blutzuckerprobleme
Cortisol zu niedrig
- Extreme Erschöpfung
- Niedriger Blutdruck
- Starker Salzhunger
- Stimmungstiefs
- Schlechte Regeneration
- Probleme beim Aufstehen (Orthostase)
Adaptogene helfen bei dysreguliertem Cortisol – nicht bei einem klassischen Defizit durch Nebenniereninsuffizienz. Wer echte Addison-Symptome hat, gehört zum Endokrinologen.

Ursachen: Warum gerät die HPA-Achse aus dem Gleichgewicht?
Stress ist der offensichtliche Auslöser – aber das greift zu kurz. Die HPA-Achse reagiert auf alle physiologischen Stressoren:
- Chronischer psychosozialer Stress (Arbeit, Beziehungen, finanzielle Sorgen)
- Chronische Entzündungen – Darm, Gelenke, stille Infekte (Parodontitis, EBV-Reaktivierung)
- Blutzucker-Dysregulation: jeder Unterzucker ist ein Cortisol-Trigger
- Schlafmangel und Schlafapnoe
- Übertraining ohne ausreichende Regeneration
- Toxinbelastung (Schwermetalle, Schimmel, Pestizide)
Wer nur an einem Hebel dreht, wird scheitern. HPA-Dysfunktion ist ein Systemproblem – es braucht eine Systemlösung.
Adaptogene: Hilfe aus der Natur
Adaptogene sind Pflanzenstoffe, die – vereinfacht gesagt – den Körper dabei unterstützen, besser mit Stress umzugehen. Sie wirken nicht als direkter Cortisol-Blocker oder -Stimulator, sondern normalisierend auf die HPA-Achse.
Exemplarisch hier drei Vertreter:
Ashwagandha (Withania somnifera)
Reduziert Cortisol-Spitzen, verbessert Schlafqualität, dämpft Angstsymptome. Gut belegt in randomisierten kontrollierten Studien. Eher beruhigend – gut für abends oder bei chronisch hohem Cortisol.
Rhodiola rosea
Verbessert Stresstoleranz und kognitive Leistung bei Erschöpfung. Eher stimulierend – besser morgens nehmen, nicht abends.
Holy Basil (Tulsi)
Antientzündlich, anxiolytisch. Weniger klinische Studienlage, aber traditionell stark genutzt und gut verträglich.
Adaptogene sind kein Ersatz für Lifestyle-Veränderungen. Sie können den Prozess unterstützen – aber wer 6 Stunden schläft, kein Frühstück isst und täglich in Meetings stresst, wird mit Ashwagandha wenig erreichen.
Lifestyleveränderung – immer Pflicht
Das ist der unspektakuläre Teil. Der wichtigste.
- Schlaf: 7–9 Stunden. Kein Verhandeln. Schlafmangel ist der effektivste Cortisol-Destabilisator überhaupt.
- Blutzucker stabilisieren: Protein und Fett morgens, keine reinen Kohlenhydrate auf nüchternen Magen. Intermittent Fasting mit Vorsicht bei bestehender HPA-Dysfunktion.
- Bewegung mit Verstand: Spazieren, Yoga, Krafttraining in Maßen – kein tägliches HIIT, wenn du in Phase 3 bist.
- Stressregulation: Nicht als Wellness, sondern als Medizin. Atemübungen senken nachweislich den Cortisolspiegel.
- Morgenlicht: 10–20 Minuten natürliches Licht früh am Tag kalibrieren den CAR – ohne App, ohne Kosten.
Wann ist Hydrocortison sinnvoll? (Selten!)
Vorweg: Hydrocortison ist ein verschreibungspflichtiges Medikament. Die folgende Information dient der Orientierung – keine Selbstmedikation.
In der Schulmedizin ist niedrig dosiertes Hydrocortison (5–15 mg/Tag) nur bei nachgewiesener Nebenniereninsuffizienz (Morbus Addison, sekundäre Insuffizienz nach Kortisontherapie) indiziert.
In der funktionellen Medizin gibt es Diskussionen über einen supportiven Einsatz bei sehr niedrigen Cortisol-Spiegeln – temporär, niedrig dosiert, begleitend. Die Datenlage ist dünn. Das Risiko: Unterdrückung der eigenen HPA-Achsen-Aktivität. Wer zu schnell greift, verlängert das Problem.
Kurzum: Wenn Laborbefunde eine echte Insuffizienz zeigen und Lifestyle-Maßnahmen ausgeschöpft sind – dann kann ein erfahrener Arzt Hydrocortison sinnvoll einsetzen. Als erstes Mittel ist es keine Option.
Links: Auf diesen separaten Seiten findest du genaueres zum Thema Nebenniere und Stress
Termin für ein Erstgespräch oder kostenloses Infogespräch