Stress
"Ich fühle mich wie neben mir"
28/03/26 18:57
„Ich fühle mich wie neben mir" – Nervensystem-Dysregulation im Alltag erkennen
Kennst du das Gefühl, irgendwie „nicht richtig da" zu sein? Als würdest du dein Leben von außen beobachten, während dein Körper auf Autopilot läuft? Morgens schon erschöpft aufwachen, obwohl du früh ins Bett gegangen bist. Bei Kleinigkeiten gereizt reagieren, die dich früher nicht aus der Ruhe gebracht hätten. Ständig das Gefühl haben, unter Strom zu stehen – oder im Gegenteil: völlig taub und leer zu sein. Read More…
Kennst du das Gefühl, irgendwie „nicht richtig da" zu sein? Als würdest du dein Leben von außen beobachten, während dein Körper auf Autopilot läuft? Morgens schon erschöpft aufwachen, obwohl du früh ins Bett gegangen bist. Bei Kleinigkeiten gereizt reagieren, die dich früher nicht aus der Ruhe gebracht hätten. Ständig das Gefühl haben, unter Strom zu stehen – oder im Gegenteil: völlig taub und leer zu sein. Read More…
Heuschnupfen: Warum dein Darm (und nicht nur die Pollen) schuld ist
06/03/26 12:32
Heuschnupfen: Warum dein Darm (und nicht nur die Pollen) schuld ist
Die Nase läuft, die Augen tränen, der Hals kratzt – und das jedes Jahr aufs Neue. "Das ist halt meine Pollenallergie", denkst du resigniert und greifst zu Antihistaminika. Aber hast du dich jemals gefragt: Warum reagierst DU auf Pollen, während dein Partner neben dir im selben Garten keine Symptome hat?
Die Antwort liegt nicht (nur) in den Pollen. Sie liegt in deinem Immunsystem, deinem Darm, deinen Schleimhäuten, deiner Stressbelastung, deinen Hormonen und deinem Histamin-Haushalt.
Heuschnupfen ist kein lokales Problem deiner Nase – es ist ein systemisches Signal, dass etwas aus der Balance geraten ist.
Lass uns das Ganze von Grund auf verstehen und schauen, was du wirklich tun kannst – weit über symptomatische Nasensprays hinaus.
Was ist Heuschnupfen wirklich?
Read More…
Die Nase läuft, die Augen tränen, der Hals kratzt – und das jedes Jahr aufs Neue. "Das ist halt meine Pollenallergie", denkst du resigniert und greifst zu Antihistaminika. Aber hast du dich jemals gefragt: Warum reagierst DU auf Pollen, während dein Partner neben dir im selben Garten keine Symptome hat?
Die Antwort liegt nicht (nur) in den Pollen. Sie liegt in deinem Immunsystem, deinem Darm, deinen Schleimhäuten, deiner Stressbelastung, deinen Hormonen und deinem Histamin-Haushalt.
Heuschnupfen ist kein lokales Problem deiner Nase – es ist ein systemisches Signal, dass etwas aus der Balance geraten ist.
Lass uns das Ganze von Grund auf verstehen und schauen, was du wirklich tun kannst – weit über symptomatische Nasensprays hinaus.
Was ist Heuschnupfen wirklich?
Read More…
Warum Frauen anders Fasten müssen
10/01/26 18:58
Fasten bei Frauen: Warum deine Hormone entscheiden, ob Fasten funktioniert oder nach hinten losgeht

Das neue Jahr ist da – und mit ihm der Vorsatz abzunehmen. Intervallfasten, Scheinfasten, Heilfasten: Die Auswahl an Fastenmethoden scheint endlos, und überall hört man von spektakulären Erfolgen. Doch wenn du als Frau schon einmal gefastet hast, kennst du vielleicht dieses Phänomen: Die ersten Tage laufen großartig, du fühlst dich energiegeladen und klar – und dann, meist zwischen Tag 4 und 6, kommt der Absturz. Plötzlich bist du müde, gereizt, frierend, und dein Körper fühlt sich an, als würde er gegen dich arbeiten. Read More…

Das neue Jahr ist da – und mit ihm der Vorsatz abzunehmen. Intervallfasten, Scheinfasten, Heilfasten: Die Auswahl an Fastenmethoden scheint endlos, und überall hört man von spektakulären Erfolgen. Doch wenn du als Frau schon einmal gefastet hast, kennst du vielleicht dieses Phänomen: Die ersten Tage laufen großartig, du fühlst dich energiegeladen und klar – und dann, meist zwischen Tag 4 und 6, kommt der Absturz. Plötzlich bist du müde, gereizt, frierend, und dein Körper fühlt sich an, als würde er gegen dich arbeiten. Read More…
Wenn Abnehmen zur Überlebensfrage wird
02/01/26 19:46
Der Körper ist nicht das Problem – wenn Abnehmen zur Überlebensfrage wird
Stell dir vor, du hast alles versucht. Intervallfasten, Keto, Low Carb, Sport fünfmal die Woche. Du isst „sauber", trackst deine Makros, schläfst acht Stunden. Und trotzdem: Die Waage bewegt sich nicht. Oder schlimmer noch – du nimmst sogar zu.
Dann kommt dieser Gedanke: „Ich bin das Problem. Ich bin zu undiszipliniert. Zu schwach. Mein Körper funktioniert einfach nicht richtig."
Aber was, wenn ich dir sage: Dein Körper macht genau das Richtige? Was, wenn er nicht kaputt ist, sondern intelligent? Was, wenn das Festhalten am Gewicht keine Fehlfunktion ist, sondern ein Überlebensmechanismus? Read More…
Stell dir vor, du hast alles versucht. Intervallfasten, Keto, Low Carb, Sport fünfmal die Woche. Du isst „sauber", trackst deine Makros, schläfst acht Stunden. Und trotzdem: Die Waage bewegt sich nicht. Oder schlimmer noch – du nimmst sogar zu.
Dann kommt dieser Gedanke: „Ich bin das Problem. Ich bin zu undiszipliniert. Zu schwach. Mein Körper funktioniert einfach nicht richtig."
Aber was, wenn ich dir sage: Dein Körper macht genau das Richtige? Was, wenn er nicht kaputt ist, sondern intelligent? Was, wenn das Festhalten am Gewicht keine Fehlfunktion ist, sondern ein Überlebensmechanismus? Read More…
COPD und Ernährung
13/12/25 18:46
COPD und Ernährung: Wie du durch bewusste Ernährung wieder besser atmen kannst

Wenn jeder Atemzug zur Herausforderung wird
Vielleicht kennst du das Gefühl: Du gehst die Treppe hoch und bist außer Atem. Oder du merkst, dass der morgendliche Spaziergang immer anstrengender wird. Wenn dann die Diagnose COPD kommt, verändert sich vieles – und oft fühlt man sich erstmal hilflos. Aber hier ist die gute Nachricht: Du kannst aktiv etwas tun. Und einer der wirkungsvollsten Hebel ist tatsächlich deine Ernährung.
Read More…

Wenn jeder Atemzug zur Herausforderung wird
Vielleicht kennst du das Gefühl: Du gehst die Treppe hoch und bist außer Atem. Oder du merkst, dass der morgendliche Spaziergang immer anstrengender wird. Wenn dann die Diagnose COPD kommt, verändert sich vieles – und oft fühlt man sich erstmal hilflos. Aber hier ist die gute Nachricht: Du kannst aktiv etwas tun. Und einer der wirkungsvollsten Hebel ist tatsächlich deine Ernährung.
Read More…
Metamorphose am Fuss | Pränatale Therapie
05/12/25 21:17
Metamorphose am Fuß – Sanfte pränatale Therapie für deine Gesundheit

Was ist die Metamorphose-Technik?
Die Metamorphose am Fuß, auch pränatale Therapie genannt, ist eine sanfte Behandlungsmethode, die ihren Ursprung in der Reflexzonentherapie hat. In den 1960er Jahren entwickelte der britische Naturheilkundler und Reflexzonentherapeut Robert St. John diese besondere Form der Fußmassage. Er entdeckte, dass bestimmte Reflexzonen an den Füßen, Händen und am Kopf mit unserer pränatalen Phase – also der Zeit im Mutterleib – in Verbindung stehen.
St. John erkannte, dass viele Muster und Prägungen, die unser späteres Leben beeinflussen, bereits während der neun Monate vor unserer Geburt entstehen (Epigenetische Prägung).
Später wurde das Verständnis dieser Methode erweitert: Die behandelte Linie am Fuß repräsentiert nicht nur die pränatale Zeit, sondern wird auch als deine gesamte Lebenslinie verstanden. Sie spiegelt somit deine Entwicklung von der Empfängnis bis zum heutigen Moment wider und kann Transformationen auf allen Ebenen deines Lebens anstoßen. Read More…

Was ist die Metamorphose-Technik?
Die Metamorphose am Fuß, auch pränatale Therapie genannt, ist eine sanfte Behandlungsmethode, die ihren Ursprung in der Reflexzonentherapie hat. In den 1960er Jahren entwickelte der britische Naturheilkundler und Reflexzonentherapeut Robert St. John diese besondere Form der Fußmassage. Er entdeckte, dass bestimmte Reflexzonen an den Füßen, Händen und am Kopf mit unserer pränatalen Phase – also der Zeit im Mutterleib – in Verbindung stehen.
St. John erkannte, dass viele Muster und Prägungen, die unser späteres Leben beeinflussen, bereits während der neun Monate vor unserer Geburt entstehen (Epigenetische Prägung).
Später wurde das Verständnis dieser Methode erweitert: Die behandelte Linie am Fuß repräsentiert nicht nur die pränatale Zeit, sondern wird auch als deine gesamte Lebenslinie verstanden. Sie spiegelt somit deine Entwicklung von der Empfängnis bis zum heutigen Moment wider und kann Transformationen auf allen Ebenen deines Lebens anstoßen. Read More…
Die Psycho-Neuro-Immunologische Therapie
02/12/25 08:03
Psycho-Neuro-Immunologische Therapie: Wenn Körper und Psyche zusammenspielen

Warum fühle ich mich ständig erschöpft, obwohl alle Blutwerte "normal" sind?
Kennst du das Gefühl, dass dein Körper nicht mehr so funktioniert, wie er sollte? Chronische Müdigkeit, die kein Schlaf bessert. Entzündungen, die immer wiederkehren. Ein Immunsystem, das plötzlich gegen den eigenen Körper arbeitet. Oder einfach das Gefühl, neben dir zu stehen, während der Alltag an dir vorbeizieht.
Die klassische Medizin findet oft keine Erklärung. Die Laborwerte sind "im Normbereich", und doch spürst du: Etwas stimmt nicht. Genau hier setzt die psycho-neuro-immunologische Therapie an – eine ganzheitliche Behandlungsform, die in der Praxis für ganzheitliche Medizin in Lörrach zum Kern meiner Arbeit gehört. Read More…

Warum fühle ich mich ständig erschöpft, obwohl alle Blutwerte "normal" sind?
Kennst du das Gefühl, dass dein Körper nicht mehr so funktioniert, wie er sollte? Chronische Müdigkeit, die kein Schlaf bessert. Entzündungen, die immer wiederkehren. Ein Immunsystem, das plötzlich gegen den eigenen Körper arbeitet. Oder einfach das Gefühl, neben dir zu stehen, während der Alltag an dir vorbeizieht.
Die klassische Medizin findet oft keine Erklärung. Die Laborwerte sind "im Normbereich", und doch spürst du: Etwas stimmt nicht. Genau hier setzt die psycho-neuro-immunologische Therapie an – eine ganzheitliche Behandlungsform, die in der Praxis für ganzheitliche Medizin in Lörrach zum Kern meiner Arbeit gehört. Read More…
Gefäßentzündungen verstehen – und was du ganzheitlich tun kannst
29/11/25 20:21
Gefäßentzündungen verstehen – und was du ganzheitlich tun kannst
Deine Gefäße brennen – aber du siehst und spürst kein Feuer. Gefäßentzündungen sind eine dieser stillen Bedrohungen, die sich über Jahre aufbauen können, ohne dass du zunächst etwas merkst. Vielleicht fühlst du dich einfach nur müde, aufgedunsen oder hast wiederkehrende Infekte. Aber was hat das mit deinen Blutgefäßen zu tun?
In meiner Praxis habe ich immer wieder Patienten, die unter chronischen Gefässentzündungen leiden. Und auch ich hatte vor wenigen Jahren eine autoimmune Gefässentzündung.
Daher: Lass uns gemeinsam einen Blick darauf werfen, wie Entzündungen in deinen Gefäßen entstehen – und vor allem: was du konkret dagegen tun kannst. Read More…
Deine Gefäße brennen – aber du siehst und spürst kein Feuer. Gefäßentzündungen sind eine dieser stillen Bedrohungen, die sich über Jahre aufbauen können, ohne dass du zunächst etwas merkst. Vielleicht fühlst du dich einfach nur müde, aufgedunsen oder hast wiederkehrende Infekte. Aber was hat das mit deinen Blutgefäßen zu tun?
In meiner Praxis habe ich immer wieder Patienten, die unter chronischen Gefässentzündungen leiden. Und auch ich hatte vor wenigen Jahren eine autoimmune Gefässentzündung.
Daher: Lass uns gemeinsam einen Blick darauf werfen, wie Entzündungen in deinen Gefäßen entstehen – und vor allem: was du konkret dagegen tun kannst. Read More…
Butyrat - Schlüsselmolekül für deinen Darm und deine Gesundheit
11/11/25 10:15

Butyrat: Ein Schlüsselmetabolit des Darmmikrobioms
Hast du schon einmal von Butyrat gehört? Wenn nicht, bist du damit nicht allein. Dabei ist diese kleine Substanz einer der wichtigsten Stoffwechselprodukte, die dein Darmmikrobiom produziert – und sie hat weitreichende Auswirkungen auf deine gesamte Gesundheit. In meine Naturheilpraxis in Lörrach kommen täglich Menschen mit Darmproblemen, und oft spielt ein Mangel an Butyrat eine zentrale Rolle. Read More…
Wechseljahre, Bauchfett und Adrenal fatique (Nebennierenschwäche)
08/11/25 07:46
Warum die Nebennieren in den Wechseljahren über Bauchfett, Energie und Stimmung entscheiden
Viele Frauen in den Wechseljahren bekommen plötzlich ein Thema, das vorher nie da war:
Bauchfett – obwohl sie nicht mehr essen.
Erschöpfung – obwohl sie „eigentlich alles richtig machen“.
Schwankende Stimmung und Schlafprobleme – obwohl „körperlich doch alles okay“ sein sollte.
Wenn dir das vertraut vorkommt, liegt die Ursache sehr wahrscheinlich nicht in deiner Disziplin, nicht in deinem Essen und nicht in einem „schlechten Stoffwechsel“.
Der Schlüssel sitzt viel unscheinbarer im Körper:
In deinen Nebennieren. Read More…
Reiki zur Unterstützung in stressigen Zeiten
06/11/25 06:38

Reiki - Sanfte Unterstützung in stressigen Zeiten
Kennst du das Gefühl, wenn der Terminkalender überquillt, die To-do-Liste kein Ende nimmt und du abends erschöpft ins Bett fallen – nur um sich am nächsten Morgen genauso müde wieder aufzuraffen? Oder befindest du dich gerade in einer Lebensphase, in der alles zu viel wird? Wenn Körper und Seele nach einer Pause rufen, kann Reiki ein wertvoller Begleiter sein.
Was ist Reiki?
Reiki ist eine japanische Entspannungsmethode, die Anfang des 20. Jahrhunderts von Mikao Usui entwickelt wurde. Der Name setzt sich zusammen aus „Rei" (universell, spirituell) und „Ki" (Lebensenergie) – gemeinsam bedeutet es etwa „universelle Lebensenergie".
Read More…
Psychosomatik, wenn der Körper um Hilfe schreit
12/09/25 15:32
Wie chronischer Stress unser Nervensystem und unseren Schlaf beeinflusst
Kennst du das Gefühl, wenn du abends todmüde ins Bett fällst, aber deine Gedanken einfach nicht zur Ruhe kommen? Mir ging es sehr lange so (und auch jetzt noch immer wieder). Das Gehirn läuft auf Hochtouren, wenn du schlafen willst.
Oder kennst du diesen Zustand: dein Körper fühlt sich an, als hättest du einen Marathon hinter dir, obwohl du den ganzen Tag nur am Schreibtisch gesessen hast? Todmüde, Schmerzen, völlig ausgepowert.
Willkommen in der Welt der Psychosomatik – wo Körper, Geist und Seele untrennbar miteinander verbunden sind und als Einheit betrachtet werden müssen. Read More…
Kennst du das Gefühl, wenn du abends todmüde ins Bett fällst, aber deine Gedanken einfach nicht zur Ruhe kommen? Mir ging es sehr lange so (und auch jetzt noch immer wieder). Das Gehirn läuft auf Hochtouren, wenn du schlafen willst.
Oder kennst du diesen Zustand: dein Körper fühlt sich an, als hättest du einen Marathon hinter dir, obwohl du den ganzen Tag nur am Schreibtisch gesessen hast? Todmüde, Schmerzen, völlig ausgepowert.
Willkommen in der Welt der Psychosomatik – wo Körper, Geist und Seele untrennbar miteinander verbunden sind und als Einheit betrachtet werden müssen. Read More…
Dopaminfasten II Zusammenfassung
15/07/25 12:40
Dopamin-Detox: Verstehen und Managen von HDA (High Dopamine Activities)
Was ist Dopamin?
Dopamin ist ein Neurotransmitter im Gehirn, der eine zentrale Rolle bei Motivation, Freude und
Belohnung spielt.
Obwohl Dopamin für eine gesunde Funktion unerlässlich ist, kann eine übermäßige Stimulation zu
Abhängigkeit und negativen Auswirkungen auf die psychische Gesundheit führen. Read More…
Was ist Dopamin?
Dopamin ist ein Neurotransmitter im Gehirn, der eine zentrale Rolle bei Motivation, Freude und
Belohnung spielt.
Obwohl Dopamin für eine gesunde Funktion unerlässlich ist, kann eine übermäßige Stimulation zu
Abhängigkeit und negativen Auswirkungen auf die psychische Gesundheit führen. Read More…
Dopaminfasten. Vegetatives Nervensystem
15/07/25 07:37
Hoher Dopaminspiegel, Stress & Trauma: Warum unser Belohnungssystem aus dem Ruder läuft – und was wir dagegen tun können
In einer Welt, in der alles jederzeit verfügbar ist – Unterhaltung, Zucker, Likes bei Instagram, Internetshopping – arbeitet unser Belohnungssystem auf Hochtouren. Stichwort: Dopamin. Dieser Neurotransmitter spielt eine Schlüsselrolle bei Motivation, Lust und Lernen. Doch zu viel, zu oft, zur falschen Zeit – und die Balance kippt. Besonders in Verbindung mit Stress und unverarbeiteten Traumata kann das langfristige Folgen haben – bei Erwachsenen und v.a. bei Kindern. Read More…
Vegetatives Nervensystem. Ängste, Sorgen, Traumen
13/07/25 17:35
Das vegetative Nervensystem: Wenn Körper und Psyche im Alarmzustand sind
Unser vegetatives Nervensystem – auch autonomes Nervensystem genannt – steuert lebenswichtige Körperfunktionen, ohne dass wir bewusst eingreifen. Atmung, Herzschlag, Verdauung, Schweißproduktion – all das läuft automatisch. Doch wenn Angst, Stress oder Trauma ins Spiel kommen, schaltet dieses System blitzschnell auf Überlebensmodus: Fight, Flight oder Freeze. Read More…
Unser vegetatives Nervensystem – auch autonomes Nervensystem genannt – steuert lebenswichtige Körperfunktionen, ohne dass wir bewusst eingreifen. Atmung, Herzschlag, Verdauung, Schweißproduktion – all das läuft automatisch. Doch wenn Angst, Stress oder Trauma ins Spiel kommen, schaltet dieses System blitzschnell auf Überlebensmodus: Fight, Flight oder Freeze. Read More…
Mitochondrien Dysfunktion und Polymorphismen.
26/03/25 20:52
Genetische Polymorphismen und mitochondriale Dysfunktion
Die Entstehung mitochondrialer Dysfunktion wird nicht nur durch Umweltfaktoren wie Stress, Entzündungen oder oxidativen Stress beeinflusst, sondern auch durch genetische Polymorphismen.
Polymorphismen sind genetische Varianten, die die Funktion bestimmter Enzyme oder Stoffwechselwege verändern können.
Einige dieser Polymorphismen stehen im Zusammenhang mit der mitochondrialen Funktion und beeinflussen die Energieproduktion, den oxidativen Stressabbau und die Entgiftung. Read More…
Die Entstehung mitochondrialer Dysfunktion wird nicht nur durch Umweltfaktoren wie Stress, Entzündungen oder oxidativen Stress beeinflusst, sondern auch durch genetische Polymorphismen.
Polymorphismen sind genetische Varianten, die die Funktion bestimmter Enzyme oder Stoffwechselwege verändern können.
Einige dieser Polymorphismen stehen im Zusammenhang mit der mitochondrialen Funktion und beeinflussen die Energieproduktion, den oxidativen Stressabbau und die Entgiftung. Read More…
Stress und mitochondriale Dysfunktion/Darm
25/03/25 20:20
Chronischer Stress und Mitochondriale Dysfunktion: Ein Teufelskreis für die Gesundheit
Chronischer Stress ist in unserer modernen, schnelllebigen Welt weit verbreitet und kann langfristig schwerwiegende gesundheitliche Folgen haben. Eine dieser Folgen, die häufig unterschätzt wird, ist die mitochondriale Dysfunktion. Doch was sind Mitochondrien, warum spielen sie eine so zentrale Rolle im Körper, und wie führt oxidativer sowie nitrosativer Stress zu Problemen auf zellulärer Ebene? Read More…
Chronischer Stress ist in unserer modernen, schnelllebigen Welt weit verbreitet und kann langfristig schwerwiegende gesundheitliche Folgen haben. Eine dieser Folgen, die häufig unterschätzt wird, ist die mitochondriale Dysfunktion. Doch was sind Mitochondrien, warum spielen sie eine so zentrale Rolle im Körper, und wie führt oxidativer sowie nitrosativer Stress zu Problemen auf zellulärer Ebene? Read More…
Neurotransmitter Dopamin
26/05/24 19:25
Die Herzfrequenzvariabilität (HRV)
20/05/24 10:11
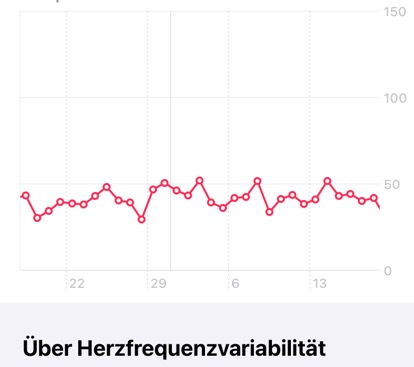
HRV Messung in der Apple Watch
Wie messen wir Unregelmässigkeiten und Dysregulationen im Körper?
Sind diese im Darm, können wir eine Darmanalyse durchführen lassen.
Haben wir Immunprobleme können wir ein Zytokinprofil oder eine Lymphozytentypisierung anfertigen lassen.
Haben wir ein Blutdruckproblem, messen wir den Blutdruck. Read More…



















